Η οστεοπόρωση, σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας, είναι μια νόσος που χαρακτηρίζεται από χαμηλή οστική μάζα και από διαταραχή της μικροαρχιτεκτονικής δομής των οστών, καθιστώντας τα οστά εύθραυστα και αυξάνοντας την πιθανότητα κατάγματος. Εμφανίζεται συνήθως μετά την ηλικία των 50 ετών, αφορά και τα δυο φύλα, αλλά κυρίως τις γυναίκες, αγγίζοντας το 30% του γυναικείου πληθυσμού.
Έρευνα που πραγματοποίησε το Ελληνικό Ίδρυμα Ρευματολογικών Ερευνών αποκάλυψε ότι έως και 75% των γυναικών με οστεοπόρωση δεν το γνωρίζουν. Η καθυστερημένη διάγνωση και η μη αποτελεσματική θεραπεία καταδεικνύεται δαπανηρή για το Ελληνικό Σύστημα Υγείας, με άμεσο κόστος που φτάνει τα 890 εκατ. ευρώ ετησίως.
Τα στοιχεία αυτά καθιστούν σαφή και αναγκαία τη σωστή ενημέρωση των ασθενών για τους παράγοντες κινδύνου, την έγκαιρη πρόληψη και τη σωστή θεραπεία της οστεοπόρωσης.
Ο κοινοτικός φαρμακοποιός βρίσκεται σε κομβική θέση και κατέχει τις απαραίτητες δεξιότητες για να συμβάλλει στη διαχείριση της οστεοπόρωσης είτε μέσα από την αναγνώριση ασθενών που χρήζουν θεραπεία και την παραπομπή τους σε ρευματολόγο μετά την κλινική εκτίμηση του κινδύνου τους (πρωτογενή πρόληψη) είτε μέσω της διαχείρισης της φαρμακευτικής αγωγής σε ασθενείς με προηγούμενο οστεοπορωτικό κάταγμα που λαμβάνουν θεραπεία (δευτερογενή πρόληψη).
Σε ποιους ασθενείς να κάνω κλινική εκτίμηση κινδύνου (screening);
Σε ασθενείς ηλικίας 40-50 ετών με:
- πρώιμη εμμηνόπαυση (<45 ετών)
- υπογοναδισμό
- σύνδρομα δυσαπορρόφησης
- πρωτοπαθή υπερπαραθυρεοειδισμό
- λήψη κορτικοστεροειδών (δοσοεξαρτώμενος παράγοντας, δόση μεγαλύτερη από 5mg πρεδνιζολόνης την ημέρα για διάστημα μεγαλύτερο των 3 μηνών)
- ιστορικό ρευματοειδούς αρθρίτιδας
Σε ασθενείς ηλικίας 50-65 ετών με ένα από τους παρακάτω παράγοντες κινδύνου:
- δείκτη μάζας σώματος (BMI) χαμηλότερο από 20
- ύπαρξη οικογενειακού ιστορικού και συγκεκριμένα κάταγμα ισχίου κάποιου γονέα
- κάπνισμα
- κατανάλωση αλκοόλ (περισσότερο από 3 μονάδες την ημέρα)
- λήψη κορτικοστεροιδών (δοσοεξαρτώμενος παράγοντας)
- προηγούμενο κάταγμα χαμηλής βίας (fragility fracture)
- ιστορικό ρευματοειδής αρθρίτιδας
Σε όλους τους ασθενείς άνω των 65 ετών
Υπάρχουν εργαλεία για να υπολογίσω το ρίσκο κάθε ασθενή;
Η κατηγοριοποίηση του ρίσκου μπορεί να γίνει με τη χρήση του αλγορίθμου FRAX, ένα εργαλείο που υπολογίζει το ποσοστό κινδύνου κατάγματος ισχίου ή αθροιστικά των τεσσάρων συνήθων οστεοπορωτικών καταγμάτων (άνω πέρατος βραχιονίου, κάτω πέρατος αντιβραχίου, σπονδύλου ή ισχίου) για χρονικό διάστημα 10 ετών.
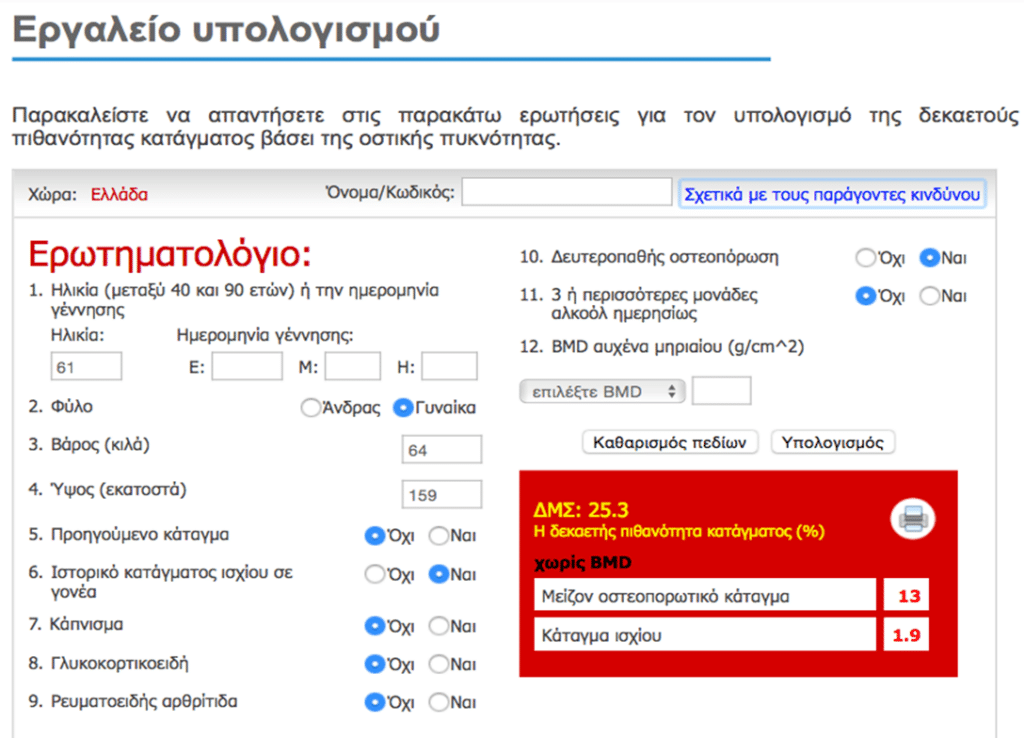
Η εισαγωγή της οστικής πυκνότητας () είναι προαιρετική για τον υπολογισμό του ρίσκου.
Οι ερωτήσεις του είναι απλές και απαντώνται σύντομα από τον ασθενή. Τα αποτελέσματα μπορούν εύκολα να εκτυπωθούν ώστε ο ασθενής να συζητήσει τα επόμενα βήματα με το ρευματολόγο του.
Πώς η δόση των στεροειδών αλλάζει το FRAX score;
Είναι σημαντικό να θυμόμαστε ότι οι δόσεις των κορτικοειδών διαφοροποιούν το τελικό FRAX score ως εξής:
- Για δόση έως 2,5 mg πρεδνιζολόνης/ημέρα, το FRAX score μειώνεται κατά 20%.
- Για δόση 2,5-7,5 mg το FRAX score παραμένει ως έχει.
- Για δόση μεγαλύτερη των 7,5 mg το FRAX score αυξάνεται κατά 15%.
Η λήψη κορτικοστεροειδών επηρεάζει την οστική πυκνότητα ακόμα και αν ο ασθενής δεν είναι σε χρόνια αγωγή, αλλά λαμβάνει στεροειδή περιστασιακά. Στη περίπτωση αυτή, η χρήση κορτικοστεροειδών συνυπολογίζεται στο αν η συνολική δόση υπερβαίνει το 1 g τους τελευταίους 12 μήνες. Το ίδιο θα ισχύσει για παράδειγμα σε ασθενή που χρειάστηκε αγωγή με 30 mg πρεδνιζολόνης για συνολικά 30 ημέρες τον τελευταίο χρόνο.
Πώς θα ερμηνεύσω το αποτέλεσμα του υπολογισμού;
Η κάθε χώρα, βασισμένη σε τεχνικοοικονομικές μελέτες, καθορίζει ανάλογα το θεραπευτικό ουδό, δηλαδή πάνω από ποια πιθανότητα νόσησης (%) προτείνεται η παραπομπή σε ρευματολόγο για περαιτέρω διερεύνηση και έναρξη αγωγής. Στην Ελλάδα, προτείνεται η μέτρηση οστικής πυκνότητας με τη μέθοδο DXA:
- Σε άτομα κάτω των 75 ετών με ποσοστό ≥ 10% για τον κίνδυνο των τεσσάρων καταγμάτων και 2,5% για τον κίνδυνο κατάγματος ισχίου.
- Σε άτομα άνω των 75 ετών με ποσοστό ≥ 15% για τον κίνδυνο των τεσσάρων καταγμάτων και 5% για τον κίνδυνο κατάγματος ισχίου.
Η έναρξη θεραπευτικής αγωγής ενδείκνυται εάν το Τ score βρεθεί μικρότερο του -1,0.
Ποια η συμβουλή μου σε όσους έχουν χαμηλό FRAX score;
Στις περιπτώσεις με FRAX score χαμηλότερο του θεραπευτικού ουδού συνιστάται η επανεκτίμηση κινδύνου σε χρονικό διάστημα όχι μικρότερο του 1 έτους. Παρόλα αυτά είναι σημαντική ευκαιρία να υπενθυμίσουμε στους ασθενείς πως θα μειώσουν τον κίνδυνο οστεοπόρωσης με:
- Άσκηση κατά προτίμηση σε εξωτερικό χώρο
- Ασκήσεις αντιστάσεων
- Ισορροπημένη διατροφή πλούσια σε ασβέστιο
- Διακοπή καπνίσματος και κατανάλωση αλκοόλ μέσα σε επιτρεπόμενα όρια (έως 14 μονάδες την εβδομάδα).
Ποια φάρμακα χρησιμοποιούνται στην οστεοπόρωση;
Αν και το εύρος των φαρμάκων που χρησιμοποιούνται σήμερα για τη διαχείριση της οστεοπόρωσης έχει μεγαλώσει σημαντικά (ενδοφλέβια διφωσφονικά, ραλοξιφαίνη, τεριπαρατίδη, ορμονική θεραπεία υποκατάστασης), το άρθρο εστιάζει κυρίως στις δυο κατηγορίες φαρμάκων που συνταγογραφούνται ευρέως στην πρωτοβάθμια φροντίδα: τα από του στόματος διφωσφονικά (αλενδρονάτη, ρισενδρονάτη και ιβανδρονικό οξύ) και την ενέσιμη δενοσουμάμπη (Prolia).
Συμπληρωματικά, όλοι οι ασθενείς πρέπει να λαμβάνουν επαρκή ποσότητα ασβεστίου και βιταμίνης D3.
Τι είναι τα διφωσφονικά και πότε χρησιμοποιούνται;
Τα διφωσφονικά είναι φάρμακα που αυξάνουν την οστική μάζα μέσω της αναστολής των οστεοκλαστών και αποτελούν πρώτη γραμμή θεραπείας τόσο στην πρωτογενή όσο και στη δευτερογενή πρόληψη. Χορηγούνται είτε από το στόμα (αλενδρονάτη, ρισενδρονάτη και ιβανδρονικό οξύ) είτε ενδοφλέβια (ζολενδρονάτη).
Τι είναι η δενοσουμάμπη και πότε χρησιμοποιείται;
Η δενοσουμάμπη είναι ένα μονοκλωνικό αντίσωμα που χρησιμοποιείται τόσο στη θεραπεία της οστεοπόρωσης (60 ανά 6 μήνες, Prolia) όσο και σε κακοήθειες των οστών (120κάθε 4 εβδομάδες, Xgeva).Η δόση και η συχνότητα χορήγησης διαφέρουν σημαντικά για τις δύο αυτές ενδείξεις. Για την αποφυγή κλινικών λαθών, η δενοσουμάμπη ανήκει στα φάρμακα που πρέπει να συνταγογραφούνται με εμπορική ονομασία.
Η συνταγογράφηση της Prolia για τη θεραπεία της οστεοπόρωσης έχει αυξηθεί σημαντικά τα τελευταία χρόνια. Χρησιμοποιείται συνήθως ως δεύτερη γραμμής θεραπεία σε άτομα με αντενδείξεις (ασθενείς με στένωση στον οισοφάγο, χρόνια νεφρική ανεπάρκεια/χαμηλή νεφρική λειτουργία) ή μη ανεκτές ανεπιθύμητες ενέργειες (γαστροοισοφαγική παλινδρόμηση) στα διφωσφονικά. Επιπλέον συνταγογραφείται σε ασθενείς που παρουσίασαν κάταγμα κατά τη διάρκεια θεραπείας με διφωσφονικά (step-up).
Τι δόση ασβεστίου και βιταμίνης D3 χρειάζεται ένας ασθενής με οστεοπόρωση;
Η δόση βιταμίνης D3 καθορίζεται από τα επίπεδα του ασθενή πριν την έναρξη της θεραπείας. Σε επάρκεια, αρκούν 800 μονάδες χοληκαλσιφερόλης την ημέρα ως δόση συντήρησης χωρίς την ανάγκη επανάληψης επιπέδων. Αν ο ασθενής έχει ανεπάρκεια βιταμίνης, απαιτείται η αναπλήρωση των επιπέδων για 3 μήνες (είτε 3000 μονάδες καθημερινά είτε 50.000 την εβδομάδα) πριν την έναρξη της αγωγής συντήρησης.
Η προτεινόμενη ημερήσια ποσότητα ασβεστίου υπολογίζεται περίπου σε 800-1000 mg. Αν ο ασθενής λαμβάνει συστηματικά αρκετό ασβέστιο από τη διατροφή του, η λήψη συμπληρώματος δεν κρίνεται απαραίτητη. Ιδιαίτερα χρήσιμα σε αυτή την απόφαση είναι τα εργαλεία υπολογισμού της διατροφικής πρόσληψης ασβεστίου.
Πως θα υποστηρίξω έναν ασθενή να αποφασίσει για τη χρήση διφωσφονικών στη πρωτογενή πρόληψη;
Όλοι μας έχουμε έρθει αντιμέτωποι με ασθενείς που δεν είναι σίγουροι αν θέλουν/αν αξίζει να ξεκινήσουν μια προφυλακτική θεραπεία και ζητούν τη συμβουλή μας. Ως επαγγελματίες υγείας οφείλουμε να ενημερώσουμε τον ασθενή τόσο για το όφελος όσο και το κίνδυνο/ανεπιθύμητες ενέργειες από μια συγκεκριμένη αγωγή και να τον υποστηρίξουμε να λάβει μια θεραπευτική απόφαση βασισμένη στις πεποιθήσεις και τις αξίες του (από κοινού λήψη απόφασης, shared decision making).
Τι πραγματικά σημαίνει κίνδυνος μείζονος κατάγματος 13%;
Αν είχαμε 100 ασθενείς με παρόμοια χαρακτηριστικά/παράγοντες κινδύνου, 13 από αυτούς θα διαγνωσθούν με σπονδυλικό κάταγμα ή κάταγμα ισχίου, καρπού ή βραχίονα.
Αν λάβω θεραπεία, είναι σίγουρο ότι θα αποτρέψω το κίνδυνο ή απλά θα τον μειώσω;
Οι θεραπείες μειώνουν το κίνδυνο κατάγματος αλλά δεν τον μηδενίζουν. Για να μειώσετε το κίνδυνο, θα πρέπει να λαμβάνετε ένα δισκίο μια φορά την εβδομάδα για τα επόμενα 3-5 χρόνια.
Πόσο σημαντική όμως είναι η μείωση του κινδύνου;90%;30%’Η μήπως 15%;
Θα άλλαζε η απόφασή σας αν το φάρμακο μείωνε το κίνδυνο μόνο 30% και όχι κατά 90%; Θα παίρνατε το ίδιο ρίσκο για τις ανεπιθύμητες ενέργειες σε κάθε περίπτωση;
Το φυλλάδιο του Βρετανικού Οργανισμού, γνωστό ως patient decision aid, χρησιμοποιείται ευρέως από φαρμακοποιούς ώστε να παρουσιάσουν στους ασθενείς τους ποσοτικά, με τρόπο κατανοητό, τα οφέλη και τους κινδύνους της θεραπείας και να τους υποστηρίξουν στην από κοινού λήψη μιας απόφασης.
Τι πρέπει να γνωρίζει ο ασθενής που λαμβάνει αγωγή για την οστεοπόρωση;
Όπως για κάθε φάρμακο, κατά την έναρξη της αγωγής, είναι σημαντικό ο ασθενής να γνωρίζει τον τρόπο λήψης, τη συχνότητα και τη διάρκεια της θεραπείας.
Καθώς η θεραπεία της οστεοπόρωσης δεν λαμβάνεται συνήθως σε καθημερινή βάση, η συμμόρφωση των ασθενών είναι χαμηλή, ιδιαίτερα των ηλικιωμένων. Συζητείστε με τον ασθενή τρόπους που θα τον βοηθήσουν να θυμάται να παίρνει το φάρμακό του (π.χ. συμφωνείστε συγκεκριμένη ημέρα της εβδομάδας και σημειώστε το στην ετικέτα). Ρωτήστε τον ασθενή στην επόμενη επίσκεψή του για τη συμμόρφωση στη θεραπεία. Αν εντοπίσετε κάποιο ζήτημα συμμόρφωσης, παραπέμψτε τον στον ιατρό του για την αναζήτηση εναλλακτικών φαρμάκων .
Επιπλέον, αφιερώστε χρόνο να συζητήσετε με τον ασθενή για πιθανές ανεπιθύμητες ενέργειες και ποια συμπτώματα θα πρέπει να τον οδηγήσουν να ζητήσει ιατρική βοήθεια.

Ποια είναι η διάρκεια της θεραπείας της οστεοπόρωσης;
Η διάρκεια της θεραπείας με διφωσφονικά είναι τουλάχιστον 5 χρόνια, αλλά μπορεί να φτάσει έως και 10 χρόνια. Μετά την ολοκλήρωση της πρώτης πενταετίας συνήθως προτείνεται η επανάληψη για να αποφασιστεί αν ο ασθενής θα διακόψει τη θεραπεία (drug holiday) ή όχι. H συνέχιση λήψης θεραπείας έως 10 χρόνια μπορεί να αποφασιστεί χωρίς την επανάληψη μέτρησης οστικής πυκνότητας σε ασθενείς που ανήκουν σε ομάδα υψηλού κινδύνου όπως αυτοί:
- άνω των 75 ετών
- που λαμβάνουν κορτικοστεροειδή (δόση μεγαλύτερη των 7.5mg πρεδνιζολόνης την ημέρα)
- με προηγούμενο κάταγμα ισχίου.
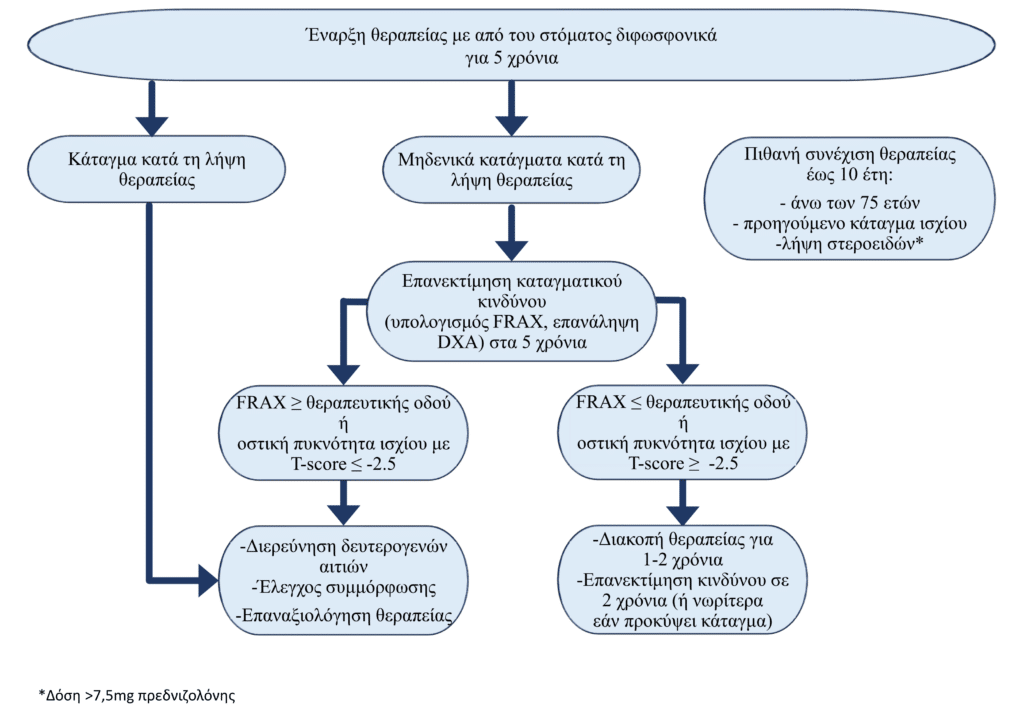
Η διάρκεια θεραπείας με Prolia είναι αμφιλεγόμενη. Δεδομένα έχουν επιβεβαιώσει ότι είναι ασφαλής και αποτελεσματική έως 10 χρόνια. Συχνά η Prolia δίνεται καθώς μελέτες έχουν δείξει σημαντική αύξηση σπονδυλικών καταγμάτων σε ασθενείς που σταματούν τη θεραπεία. Σε περίπτωση που η Prolia χρειαστεί να σταματήσει (π.χ. ανεπιθύμητες ενέργειες), η θεραπεία συνεχίζεται με εναλλακτικό φάρμακο για την αποφυγή αυτού του κινδύνου.
Τι πρέπει να γνωρίζω για τις ειδικές προφυλάξεις που σχετίζονται με τα διφωσφονικά και τη δενοσουμάμπη;
Ο ιατρός και ο φαρμακοποιός οφείλουν να ενημερώσουν τον ασθενή για τις σοβαρές ανεπιθύμητες ενέργειες που μπορεί να προκληθούν από το φάρμακο.
Άτυπα κατάγματα του μηριαίου οστού
Αν και σπάνια, άτυπα κατάγματα του μηριαίου οστού έχουν συμβεί μετά από μικρό ή καθόλου τραυματισμό σε ασθενείς μετά από χρόνια χορήγηση του φαρμάκου. Οι ασθενείς θα πρέπει να ενημερωθούν και να αναφέρουν νέο ή μη σύνηθες πόνο στο μηρό, ισχίο ή στη βουβωνική χώρα ώστε να αξιολογηθούν για ατελές μηριαίο κάταγμα μέσω ακτινολογικών εξετάσεων.
Οστεονέκρωση του έξω ακουστικού πόρου
Αφορά κυρίως ασθενείς με χρόνιες λοιμώξεις του αυτιού, χολοστεάτωμα ή όσους λαμβάνουν χημειοθεραπεία ή κορτικοστεροειδή. Οι ασθενείς θα πρέπει να αναφέρουν στον ιατρό τους συμπτώματα όπως πόνο στο αυτί ή ωτικές εκκρίσεις.
Οστεονέκρωση της γνάθου
Η οστεονέκρωση της γνάθου αποτελεί άλλη μια σπάνια, αλλά σοβαρή παρενέργεια της θεραπείας. Συνιστάται οδοντιατρικός έλεγχος πριν την έναρξη της αγωγής, τακτικοί έλεγχοι και καλή στοματική υγιεινή κατά τη διάρκεια της θεραπείας. Οι ασθενείς πρέπει να ενημερώσουν τον οδοντίατρό τους ότι λαμβάνουν θεραπεία για την οστεοπόρωση και να αναφέρουν άμεσα συμπτώματα όπως πόνο, πρήξιμο ή οδοντική κινητικότητα.
Τι επιπλέον πρέπει να γνωρίζω για τις ειδικές προφυλάξεις που σχετίζονται με τη Prolia;
Επιπλέον, ενημερώστε τους ασθενείς που λαμβάνουν Prolia για τους παρακάτω κινδύνους:
Υπασβεστιαιμία
Οι εθνικές και παγκόσμιες κατευθυντήριες οδηγίες προτείνουν τη συνεχή παρακολούθηση των επιπέδων ασβεστίου κατά τη διάρκεια της θεραπείας, ιδιαίτερα σε ασθενείς με σοβαρή νεφρική δυσλειτουργία (κάθαρση κρεατινίνης <30ml/λεπτό), με προδιάθεση ή ιστορικό υπασβεστιαιμίας. Συνιστάται η κλινική παρακολούθηση των επιπέδων ασβεστίου πριν από τη λήψη κάθε δόσης (2-4 εβδομάδες πριν). Επιπλέον προτείνεται η μέτρηση των επιπέδων ασβεστίου 2-4 εβδομάδες μετά τη χορήγηση του φαρμάκου σε ασθενείς με προδιάθεση για υπασβεστιαιμία (προηγούμενο ιστορικό ή νεφρική ανεπάρκεια). Σε ασθενείς με χαμηλό ασβέστιο, η χορήγηση πρέπει να παραταθεί μέχρι την αποκατάσταση των φυσιολογικών επιπέδων. Ο επαγγελματίας υγείας που θα χορηγήσει το ενέσιμο σκεύασμα οφείλει να γνωρίζει τα αποτελέσματα των εξετάσεων αίματος πριν τη χορήγηση του φαρμάκου για την αποφυγή πρόκλησης υπασβεστιαιμίας.
Λοιμώξεις του δέρματος (κυτταρίτιδα)
Ο ασθενής θα πρέπει να αναγνωρίζει πιθανά σημεία και συμπτώματα και να προβεί σε άμεση αναζήτηση ιατρικής βοήθειας.
Οδοντιατρικές επεμβάσεις κατά τη διάρκεια λήψης θεραπείας
Συχνά οι οδοντίατροι που φροντίζουν ασθενείς που λαμβάνουν θεραπείες οστεοπόρωσης αναζητούν καθοδήγηση πριν τη διεξαγωγή οδοντιατρικών παρεμβάσεων. Αξίζει να σημειωθεί ότι οδοντιατρικές επεμβάσεις δεν αντενδείκνυται σε όσους λαμβάνουν θεραπεία. Συχνά τα οφέλη της θεραπείας μια οδοντιατρικής νόσου (π.χ. περιοδοντίτιδα) υπερτερούν του ρίσκου των ανεπιθύμητων ενεργειών. Σημαντικό είναι να υπολογιστεί το ρίσκο πρόκλησης οστεονέκρωσης της γνάθου σε κάθε ασθενή συνυπολογίζοντας και άλλους παράγοντες κινδύνου όπως διάρκεια θεραπείας, προηγούμενη λήψη διφωσφονικών, λήψη άλλων φαρμάκων (στεροειδή). Ιδιαίτερα χρήσιμος είναι ο αλγόριθμος παρακάτω:
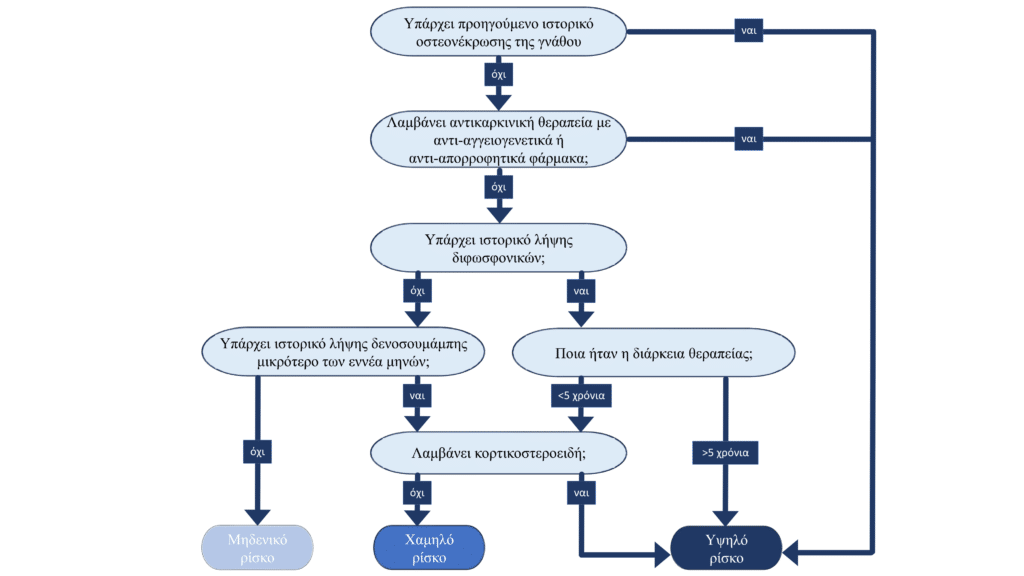
Στη περίπτωση της Prolia, oι μη επείγουσες οδοντιατρικές παρεμβάσεις συνιστάται να παραταθούν μέχρι το μήνα πριν την επόμενη λήψη του φαρμάκου. Κύρια προϋπόθεση για την επανέναρξη της αγωγής αποτελεί η επαρκής επούλωση του σημείου. Η διακοπή λήψης διφωσφονικών δεν συνιστάται αφού αυτό δεν φαίνεται να μειώνει το κίνδυνο οστεονέκρωσης της γνάθου μιας και το φάρμακο παραμένει στα οστά για χρόνια μετά τη διακοπή της θεραπείας.
Θεραπευτικό πρωτόκολλο για την Prolia στο φαρμακείο
Συχνά είναι χρήσιμη η δημιουργία πρωτοκόλλου που θα συμπληρώνεται πριν τη χορήγηση του φαρμάκου, ώστε να εξασφαλίζεται η ασφάλεια του ασθενούς. Αυτό μπορεί να περιλαμβάνει κάποια από τα ακόλουθα:
- Επιβεβαίωση ταυτότητας ασθενούς
- Ενημέρωση ασθενούς για το κίνδυνο ανεπιθύμητων ενεργειών και υπενθύμιση των σχετικών σημείων/συμπτωμάτων.
- Επιβεβαίωση ότι ο ασθενής έχει σταματήσει τα διφωσφονικά
- Υπενθύμιση για τη καθημερινή λήψη συμπληρωμάτων ασβεστίου για την αποφυγή υπασβεστιαιμίας
- Επιβεβαίωση φαρμάκου (συσκευασίας, ημερομηνία λήξης, φύλαξη)
- Καταγραφή επόμενης ημερομηνίας για την αγωγή – δημιουργία συστήματος υπενθύμισης.
Παρακάτω μπορείτε να βρείτε ένα πρότυπο: