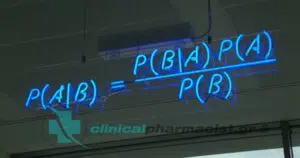- Το ΑΤΡ διοργανώνει το 5ο Πανελλήνιο Επιστημονικό Συνέδριο Φοιτητών Φαρμακευτικής (Π.Ε.Σ.Φ.ΦΑ.)από Διαμαντής ΚλημεντίδηςΗ εθελοντική φοιτητική ομάδα του τμήματος Φαρμακευτικής Α.Π.Θ., ΑΤΡ, διοργανώνει το 5ο Πανελλήνιο Επιστημονικό Συνέδριο Φοιτητών Φαρμακευτικής (Π.Ε.Σ.Φ.ΦΑ.).
- 4ο Συνέδριο του Συλλόγου Φοιτητών Φαρμακευτικής Ελλάδοςαπό Διαμαντής ΚλημεντίδηςΟ Σύλλογος Φοιτητών Φαρμακευτικής Ελλάδος (Σ.Φ.Φ.Ε.), επιδιώκοντας να δώσει απάντηση στο ερώτημα “Μετά το πτυχίο τι;”, διοργανώνει το 4ο συνέδριο στην ιστορία του.l
- Τα εμβόλια COVID-19 στην Ευρωπαϊκή Ένωση (συνεχής ενημέρωση)από Διαμαντής ΚλημεντίδηςΈνα ζωντανό infographic με το ιστορικό αδειοδότησης των εμβολίων της COVID-19 στην Ευρώπη και τα πιο πρόσφατα διαθέσιμα δεδομένα ασφαλείας από τον Ευρωπαϊκό Οργανισμό Φαρμάκων.
- Εξειδικευμένα Φαρμακεία Διαβήτη: Μπορούν να δημιουργηθούν στην Ελλάδα;από Διαμαντής ΚλημεντίδηςΤα εξειδικευμένα φαρμακεία (Specialty Pharmacies) πρωτοεμφανίστηκαν στις ΗΠΑ τη δεκαετία του 1970 και είχαν ως αντικείμενο την προετοιμασία και χορήγηση ενεσίμων προϊόντων που απευθύνονταν σε ομάδες ασθενών με ιδιαίτερες ανάγκες: Αιμορροφιλία, χημειοθεραπεία και παρεντερική διατροφή. Με την πάροδο των ετών… Read more: Εξειδικευμένα Φαρμακεία Διαβήτη: Μπορούν να δημιουργηθούν στην Ελλάδα;
- [Βίντεο] Πώς δουλεύουν τα mRNA εμβόλια;από Διαμαντής ΚλημεντίδηςΠοιος είναι ο μηχανισμός δράσης των εμβολίων mRNA? Το Vaccine Education Center του Children’s Hospital of Philadelphia εξηγεί, με ελληνικούς υπότιτλους από τον Κλινικός Φαρμακοποιός.gr.
- [Βίντεο] Πώς δουλεύουν τα εμβόλια ιικού φορέα (viral vector);από Διαμαντής ΚλημεντίδηςΠοιος είναι ο μηχανισμός δράσης των εμβολίων ιικού φορέα; Το Vaccine Education Center του Children’s Hospital of Philadelphia εξηγεί, με ελληνικούς υπότιτλους από τον Κλινικός Φαρμακοποιός.gr.
- Ένας χρόνος webinars από τον Κλινικό Φαρμακοποιόαπό Διαμαντής ΚλημεντίδηςΣτις 28 Απριλίου 2020 η πλατφόρμα διαδικτυακών σεμιναρίων (webinars) education.clinicalpharmacist.gr συστήθηκε στο ευρύ κοινό. Στην αρχική της μορφή περιελάμβανε 3 premium και 4 δωρεάν webinars. Έκτοτε, η πλατφόρμα αναπτύχθηκε με κάθε δυνατό τρόπο: Τα επί πληρωμή σεμινάρια διπλασιάστηκαν. Εντός των αμέσως επόμενων ημερών… Read more: Ένας χρόνος webinars από τον Κλινικό Φαρμακοποιό
- [Infographic] Μειώνοντας τον πόνο από τον εμβολιασμόαπό Διαμαντής ΚλημεντίδηςΟ μετριασμός του πόνου κατά τον εμβολιασμό αποτελεί σημάδι καλής κλινικής πρακτικής, και υιοθετείται από τον Παγκόσμιο Οργανισμός Υγείας τόσο ως φιλοσοφία όσο και ως σύνολο πρακτικών προτάσεων που μπορούν να εφαρμοστούν στις περισσότερες των περιπτώσεων. Με αυτό ως δεδομένο,… Read more: [Infographic] Μειώνοντας τον πόνο από τον εμβολιασμό
- iGEM Patras: Παγκόσμια διάκριση για φοιτητές του Πανεπιστημίου Πατρώναπό Διαμαντής ΚλημεντίδηςΔεκαέξι φοιτητές του Πανεπιστημίου Πατρών προσπάθησαν να επαναπροσδιορίσουν τον κόσμο της Ιατρικής, χρησιμοποιώντας την Φαρμακογονιδιωματική και την Τεχνητή Νοημοσύνη με στόχο την επίτευξη εξατομικευμένης θεραπείας των ασθενών. Λαμβάνοντας μέρος στον Παγκόσμιο Διαγωνισμό Συνθετικής Βιολογίας, iGEM Competition, που διοργανώνεται από το Massachuchets… Read more: iGEM Patras: Παγκόσμια διάκριση για φοιτητές του Πανεπιστημίου Πατρών
- Οστεοπόρωση: Ένας οδηγός για φαρμακοποιούςαπό Μερόπη ΜαστροπέτρουΗ οστεοπόρωση, σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας, είναι μια νόσος που χαρακτηρίζεται από χαμηλή οστική μάζα και από διαταραχή της μικροαρχιτεκτονικής δομής των οστών, καθιστώντας τα οστά εύθραυστα και αυξάνοντας την πιθανότητα κατάγματος.
- [Διαδραστικό Εργαλείο] Εμβόλια Πνευμονιόκοκκου για Ενήλικεςαπό Διαμαντής ΚλημεντίδηςΣτις ανάγκες εμβολιασμού των ενηλίκων έχουμε αναφερθεί εκτενώς εδώ και εμμέσως εδώ. Προκειμένου να διευκολύνουμε την κατάσταση και να βοηθήσουμε τους επαγγελματίες υγείας και το κοινό στην διερεύνηση των εμβολιαστικών αναγκών των ενηλίκων της χώρας, δημιουργήσαμε το παρακάτω διαδραστικό εργαλείο. Οι συστάσεις βασίζονται… Read more: [Διαδραστικό Εργαλείο] Εμβόλια Πνευμονιόκοκκου για Ενήλικες
- Είναι τα Εμβόλια Τοξικά; Μέρος 1ο, Φορμαλδεΰδηαπό Διαμαντής ΚλημεντίδηςΟι περισσότεροι άνθρωποι γνωρίζουν την φορμαλδεΰδη ως ταριχευτικό μέσο, κάτι που μάλλον αρκεί για να της προσδώσει άσχημο όνομα. Αυτό που πολύς κόσμος όμως δυσκολεύεται να καταλάβει είναι ότι καμία ουσία δεν είναι τοξική εκ φύσεως· αυτό που την κάνει… Read more: Είναι τα Εμβόλια Τοξικά; Μέρος 1ο, Φορμαλδεΰδη
- Η Φαρμακευτική και ο Φωτογραφικός Φακόςαπό Σταυρούλα ΧαρίσηΟ φωτογραφικός φακός ζουμ είναι ένα εξαιρετικό γκάτζετ. Σου επιτρέπει να αλλάζεις την εστιακή απόσταση αναλόγως των περιστάσεων, περιστρέφοντας απλά τον εξωτερικό δακτύλιό του.
- Ο Εμβολιασμός Ενηλίκων ως Φαρμακευτική Υπηρεσία στη British Columbia του Καναδάαπό Διαμαντής ΚλημεντίδηςΜε τον Craig Thompson γνωριστήκαμε τον Ιούνιο του 2018 στο Annecy της Γαλλίας, όπου πραγματοποιήθηκε η συνάντηση των μελών του Vaccine Safety Net. Η συνύπαρξη στον ίδιο χώρο με τόσους πανέξυπνους ανθρώπους και ο ενθουσιασμός που αυτή γεννά ίσως να συνέβαλαν… Read more: Ο Εμβολιασμός Ενηλίκων ως Φαρμακευτική Υπηρεσία στη British Columbia του Καναδά
- Διαδικτυακά Σεμινάρια Από τον Κλινικό Φαρμακοποιόαπό Διαμαντής ΚλημεντίδηςO ρόλος του φαρμακοποιού σήμερα είναι περισσότερο ρευστός από ποτέ. Η Φαρμακευτική Φροντίδα ως κοινωνική ανάγκη άρχισε να γίνεται αισθητή και στην Ελλάδα, αν και με χρονική υστέρηση σε σχέση με άλλες χώρες της Ευρώπης. Πλέον, τα προγράμματα σπουδών και… Read more: Διαδικτυακά Σεμινάρια Από τον Κλινικό Φαρμακοποιό
- COVID-19: Χρήσιμες Πληροφορίες για τη Νόσο και Οδηγίες Προφύλαξηςαπό Διαμαντής Κλημεντίδης*του Χρήστου Γιουμουξούζη Το παρόν άρθρο γράφτηκε ως μια προσπάθεια να απαντηθεί ένα μέρος της πλειάδας επίκαιρων ερωτημάτων που ανακύπτουν στην υγειονομική καθημερινότητα σε σχέση με τον νέο κορωνοϊό (SARS-CoV 2) και τη νόσο COVID-19. Αρχικά θα πρέπει να αναφερθεί… Read more: COVID-19: Χρήσιμες Πληροφορίες για τη Νόσο και Οδηγίες Προφύλαξης
- Primum Non Nocereαπό Διαμαντής ΚλημεντίδηςΠώς η εσφαλμένη χρήση της νιφεδιπίνης και της αμλοδιπίνης βλάπτει τους ασθενείς Η έννοια της φαρμακευτικής φροντίδας έχει εξελιχθεί σε ένα εξαιρετικά δημοφιλές πεδίο συζήτησης, εκπαίδευσης αλλά κι αντιπαραθέσεων εντός της φαρμακευτικής κοινότητας της χώρας. Με την ελπίδα ότι θα… Read more: Primum Non Nocere
- Τι είναι η Ορθολογική Χρήση των Αντιβιοτικώναπό Διαμαντής ΚλημεντίδηςΗ μικροβιακή αντοχή δεν είναι μια μελλοντική απειλή που διακρίνουμε στον ορίζοντα. Είναι εδώ και είναι τώρα και οι συνέπειες της είναι καταστροφικές. Η βασική ερώτηση είναι η εξής: Πόσο άσχημα πρέπει να γίνουν τα πράγματα για να αρχίσουμε να… Read more: Τι είναι η Ορθολογική Χρήση των Αντιβιοτικών
- Γιατί ο Πεπ Γκουαρδιόλα Θα Ήταν Καλός Πρόεδρος των Φαρμακοποιώναπό Σταυρούλα ΧαρίσηΣάββατο απόγευμα, απογοητευμένοι οπαδοί της Southampton FC κατευθύνονται στην παμπ για να παρηγορηθούν έπειτα από την ήττα της ομάδας, πίνοντας αμέτρητα pints. Λάθος σύστημα και καμιά αλλαγή όταν έπρεπε, φωνάζουν και τα βρετανικά μάγουλα κοκκινίζουν ακόμα περισσότερο. Πώς γίνεται ο… Read more: Γιατί ο Πεπ Γκουαρδιόλα Θα Ήταν Καλός Πρόεδρος των Φαρμακοποιών
- Υπηρεσία Φαρμακευτικής Πληροφόρησηςαπό Σταυρούλα ΧαρίσηΗ Φαρμακευτική Πληροφόρηση (Medicines Information ΜΙ) αποτελεί μια από τις διαφορετικές εξειδικεύσεις που μπορεί να ακολουθήσει ένας φαρμακοποιός. Ως οργανωμένη υπηρεσία, έχει την έδρα της στο νοσοκομείο, απευθύνεται κυρίως σε επαγγελματίες υγείας και στελεχώνεται από φαρμακοποιούς, τεχνικούς φαρμάκων και διοικητικό προσωπικό.
- Ο Δαρβίνος και η Φαρμακευτικήαπό Σταυρούλα ΧαρίσηΗ θεωρία της εξέλιξης, την οποία περιέγραψαν λεπτομερώς ο Δαρβίνος και ο Γουάλας το 1859 στο βιβλίο «On the origin of species», ενσωματώνει δυο θεμελιώδεις έννοιες, οι οποίες χωρίς υπερβολή αποτελούν παγκόσμιες σταθερές: την επιβίωση (το γιατί) και την προσαρμοστικότητα (το πώς).
- Το ΑΤΡ δημοσιεύει το πρώτο ηλεκτρονικό κλινικό περιστατικόαπό Διαμαντής ΚλημεντίδηςΒρισκόμαστε στην τελική ευθεία για το 3ο Πανελλήνιο Επιστημονικό Συνέδριο Φοιτητών Φαρμακευτικής (Π.Ε.Σ.Φ.ΦΑ.) και το ATP μας κάνει να ανυπομονούμε ακόμα περισσότερο με αυτά που ετοιμάζει. Από τη μια, έχουμε τη χαρά και την τιμή να συμμετέχουμε στο συνέδριο με τη διδασκαλία ενός clinical… Read more: Το ΑΤΡ δημοσιεύει το πρώτο ηλεκτρονικό κλινικό περιστατικό
- Τι Πρέπει να Περιέχει ένα Σπιτικό Παιδικό Φαρμακείο;από Χρήστος ΚαλτσάςΈνα «σπιτικό φαρμακείο» δεν χρειάζεται υπερβολές. Οι παρακάτω λίστες έχουν δημιουργηθεί χρησιμοποιώντας συστάσεις παιδιατρικών και φαρμακευτικών επιστημονικών εταιρειών, μετά την προσαρμογή τους στην ελληνική πραγματικότητα.
- [Infographic] Γιατί Χρειάζομαι Εμβόλιο Γρίπης Κάθε Χρόνο;από Διαμαντής ΚλημεντίδηςΓιατί το αντιγριπικό εμβόλιο πρέπει να γίνεται κάθε χρόνο; Το ECDC έχει φτιάξει ένα εξαιρετικό infographic που εξηγεί αναλυτικά τους λόγους, το οποίο πήραμε την πρωτοβουλία να μεταφράσουμε. Μπορείτε επίσης να το κατεβάσετε στον υπολογιστή σας σε μορφή PDF από εδώ:
- [Βίντεο] Τι Είναι τo Vaccine Safety Net του Παγκόσμιου Οργανισμού Υγείας;από Διαμαντής ΚλημεντίδηςΖούμε στην εποχή των fake news κι αυτό δεν είναι υπερβολή. Μπορεί η ραγδαία διάδοση του Internet και των κοινωνικών δικτύων να αποτιμάται συνολικά (μάλλον) θετικά, ταυτόχρονα όμως επιτρέπει τη διασπορά της παραπληροφόρησης και των ψευδών ειδήσεων ταχύτερα και βαθύτερα… Read more: [Βίντεο] Τι Είναι τo Vaccine Safety Net του Παγκόσμιου Οργανισμού Υγείας;
- [Βίντεο] Ευδόκιμη γήρανση: Μεγαλώνουμε μένοντας υγιείςαπό Διαμαντής Κλημεντίδης
- [Βίντεο] Εγκυμοσύνη και υγεία: Προστατέψτε εσάς και το μωρό σαςαπό Διαμαντής Κλημεντίδης
- [Βίντεο] Τα εμβόλια δεν είναι μόνο για τα παιδιά. Είναι για πάντα!από Διαμαντής Κλημεντίδης
- [Βίντεο] Εμβόλια και Εμβολιοφοβία: Επιστροφή στα Βασικά | Ημέρες Ορθολογισμού 2017από Διαμαντής Κλημεντίδης
- Φάρμακα στην Έγκυο Γυναίκα: Τι Επιτρέπεται,Τι Απαγορεύεταιαπό Διαμαντής ΚλημεντίδηςΠρώτη δημοσίευση: Περιοδικό Pharmacy Management και Επικοινωνία, τεύχος 37 (Μάρτιος 2018). Η εγκυμοσύνη αποτελεί μοναδική περίοδο στη ζωή μιας γυναίκας, τόσο ως προς τον τρόπο που επηρεάζει την ψυχοσύνθεσή της, όσο και την φυσιολογία του οργανισμού της, γεγονότα που πάντως είναι… Read more: Φάρμακα στην Έγκυο Γυναίκα: Τι Επιτρέπεται,Τι Απαγορεύεται
- Προληπτική ΠΦΥ στο Φαρμακείο: Εμβολιαστική Κάλυψηαπό Διαμαντής ΚλημεντίδηςΣύμφωνα με την Παγκόσμια Οργάνωση Υγείας, η πρωτοβάθμια φροντίδα υγείας (ΠΦΥ) «είναι η φροντίδα υγείας που παρέχεται στα πλαίσια της κοινότητας, συνήθως από οικογενειακούς ιατρούς, νοσηλευτές/νοσηλεύτριες και άλλους επαγγελματίες υγείας. Πρέπει να είναι καθολικά προσβάσιμη σε άτομα και οικογένειες, με αποδεκτά από… Read more: Προληπτική ΠΦΥ στο Φαρμακείο: Εμβολιαστική Κάλυψη
- Εβδομάδα Ευαισθητοποίησης για τα Αντιβιοτικά 2017 #3από Διαμαντής Κλημεντίδης
- Εβδομάδα Ευαισθητοποίησης για τα Αντιβιοτικά 2017 #2από Διαμαντής Κλημεντίδης
- Εβδομάδα Ευαισθητοποίησης για τα Αντιβιοτικά 2017 #1από Διαμαντής Κλημεντίδης
- [Γράφημα] Αλγόριθμος Αντιτετανικής Προφύλαξης Μετά Από Τραύμααπό Διαμαντής Κλημεντίδης
- [Γράφημα] Αλγόριθμος Εμβολιασμού Ενηλίκων για την Ιλαράαπό Διαμαντής ΚλημεντίδηςΠοιος πρέπει να κάνει εμβόλιο κατά της ιλαράς; Το παρακάτω infographic έχει παραχθεί με στοιχεία από: Εθνικό Πρόγραμμα Εμβολιασμού Ενηλίκων 2022 Εγκύκλιος Γ.Γ. Δημόσιας Υγείας “ΕΠΙΔΗΜΙΚΗ ΕΞΑΡΣΗ ΙΛΑΡΑΣ – ΕΜΒΟΛΙΑΣΜΟΣ”, 21/09/2017
- Το Νησί των Θησαυρών vol. 2: Δουλεύοντας σε Ογκολογικό Νοσοκομείο στην Αγγλίααπό Πολυξένη-Τζένη ΣτεργίουΑρχές Οκτωβρίου, πριν από 6 χρόνια, ξεκίνησα να δουλεύω ως band 6 pharmacist σε γενικά νοσοκομεία (Acute/General Hospitals) στην κεντρική Αγγλία. Στην πρώτη μου δουλειά, πέρασα από ειδικότητες όπως Γενική Χειρουργική (General Surgery), Τραύμα και Ορθοπαιδική (Trauma & Orthopaedics), αλλά και μια εισαγωγή στην Επείγουσα Ιατρική (Acute Medicine).
- InPharma 2017 | Φαρμακοποιός & Εμβολιασμοί Ενηλίκων: Τέτανος, Γρίπη, Πνευμονιόκοκκοςαπό Διαμαντής ΚλημεντίδηςΤα εμβόλια συνιστούν μια από τις μεγαλύτερες ανακαλύψεις της ανθρωπότητας. Καμία άλλη ανθρώπινη παρέμβαση στην ιστορία, με εξαίρεση την πρόσβαση σε καθαρό νερό, δεν έχει σώσει περισσότερες ζωές –ούτε καν τα αντιβιοτικά. Είναι γνωστό ότι οι μαζικοί εμβολιασμοί κατά την… Read more: InPharma 2017 | Φαρμακοποιός & Εμβολιασμοί Ενηλίκων: Τέτανος, Γρίπη, Πνευμονιόκοκκος
- Εμβολιασμοί Ενηλίκων: Ο Ελέφαντας Μέσα στο Δωμάτιοαπό Διαμαντής ΚλημεντίδηςΣτις αρχές του περασμένου αιώνα οι λοιμώδεις νόσοι ήταν η πρώτη αιτία θανάτου σε ολόκληρο τον πλανήτη. Η πρόσβαση σε καθαρό νερό, τα εμβόλια και τα αντιβιοτικά ανέστρεψαν αυτή την τάση. Όπως τονίζει ο Παγκόσμιος Οργανισμός Υγείας, τα εμβόλια είναι… Read more: Εμβολιασμοί Ενηλίκων: Ο Ελέφαντας Μέσα στο Δωμάτιο
- Το νησί των θησαυρώναπό Σταυρούλα ΧαρίσηΟμολογώ ότι δεν είχα αρκετή υπομονή για να περιμένω πότε θα αναγνωριστεί η ειδικότητα του κλινικού φαρμακοποιού στην Ελλάδα. Επίσης, ήμουν περίεργη να δω πώς είναι να δουλεύεις ως τέτοιος στο πολυδιαφημισμένο NHS. Γι’ αυτό, μια πρωΐα του Σεπτεμβρίου του ‘15, ξεκίνησα την περιπέτεια στο νησί (αυτό με τις πολλές βροχές, το φλεγματικό χιούμορ και το τσάι – πολύ τσάι).
- Βιταμίνη Β12: Ένας Πλήρης Οδηγόςαπό Διαμαντής ΚλημεντίδηςΓράφει η Πηγή Αθανασίου, Φαρμακοποιός MSc Μετά το χαρακτηρισμό της βιταμίνης D ως βασίλισσας των βιταμινών από την ελληνική επιστημονική κοινότητα, ο τίτλος της πριγκίπισσας δικαιωματικά ανήκει στη βιταμίνη Β12. Η Β12 ή αλλιώς κοβαλαμίνη, όπως είναι η εμπειρική της ονομασία,… Read more: Βιταμίνη Β12: Ένας Πλήρης Οδηγός
- «Ποιο φάρμακο να δώσω;» – Τα ΜΗΣΥΦΑ πίσω από τον πάγκοαπό Διαμαντής ΚλημεντίδηςΠροκειμένου να θωρακίσει την προστιθέμενη αξία που προσδίδει στο σύστημα υγείας, και επομένως να αναδείξει τον ρόλο του ως αναπόσπαστου μέλους της ΠΦΥ, ο φαρμακοποιός του πάγκου οφείλει να προσαρμόσει την (φαινομενικά απλή) διαδικασία της διάθεσης μη-συνταγογραφούμενων φαρμάκων με τρόπο που να απομακρύνεται από την «πώληση», αλλά να προσθέτει ταυτόχρονα στοιχεία Κλινικής Φαρμακευτικής.
- Antimicrobial Stewardship: Ξέρουμε Ότι Δουλεύει, Καιρός Να Την Εφαρμόσουμε Παντούαπό Διαμαντής ΚλημεντίδηςΤίτλος πρωτότυπου: Antimicrobial stewardship: we know it works; time to make sure is in place everywhere Των Diamantis Plachouras1, Susan Hopkins2 1Senior Expert Antimicrobial Resistance and Healthcare-associated Infections, European Centre for Disease Prevention and Control, Solna, Sweden; [email protected] 2Public Health England, Consultant… Read more: Antimicrobial Stewardship: Ξέρουμε Ότι Δουλεύει, Καιρός Να Την Εφαρμόσουμε Παντού
- Τα Εμβόλια Και Η Φάμπρικα Του Φόβουαπό Διαμαντής ΚλημεντίδηςΌταν έγραφα το γνωστό άρθρο για το αντιεμβολιαστικό κίνημα, ήταν πολλά εκείνα που δεν θα μπορούσα με τίποτα να έχω προβλέψει· ούτε τον αντίκτυπό του, ούτε τις αντιδράσεις που θα προκαλούσε -και που συνεχίζονται μέχρι σήμερα- ούτε, πολύ περισσότερο, την αναγόρευσή… Read more: Τα Εμβόλια Και Η Φάμπρικα Του Φόβου
- Βαθμός εξάρτησης από τη νικοτίνη – The Fagerstrom Test Scoreαπό Σταυρούλα ΧαρίσηΣε προηγούμενο άρθρο μας, είδαμε ποια εργαλεία έχει να προσφέρει η φαρμακευτική για τη διακοπή του καπνίσματος. Ένα από αυτά, η θεραπεία υποκατάστασης με νικοτίνη (Nicotine Replacement Therapy – NRT) είναι πιθανότατα η πιο πολυδιαφημισμένη μέθοδος, καθώς και η πιο άμεσα προσβάσιμη,… Read more: Βαθμός εξάρτησης από τη νικοτίνη – The Fagerstrom Test Score
- [Κριτική Βιβλίου] Homeopathy – The Undiluted Factsαπό Διαμαντής ΚλημεντίδηςΈχοντας ξοδέψει ένα διόλου ευκαταφρόνητο τμήμα του ελεύθερου διαδικτυακού μου χρόνου σε αντιδικίες με θέμα την ομοιοπαθητική, υποψιάζομαι ότι θα δυσκολευόμουν κάπως να πείσω ότι διαθέτω την ικανότητα να την αντιμετωπίσω με απόλυτα αντικειμενικό τρόπο. Και τούτο, παρότι έχω να… Read more: [Κριτική Βιβλίου] Homeopathy – The Undiluted Facts
- Πώς Επιλέγουμε το Κατάλληλο Αντιβιοτικό; Η Θέση της Λοίμωξης στο Επίκεντροαπό Διαμαντής Κλημεντίδης*Της Αρετής-Αφροδίτης Σιορίκη, κλινικής φαρμακοποιού MSc Η αντιμικροβιακή θεραπεία για την αντιμετώπιση μικροβιακών λοιμώξεων –η οποία βασίζεται στο γεγονός ότι τα αντιμικροβιακά φάρμακα δρουν εκλεκτικά, έχοντας φαρμακολογική δραστικότητα έναντι του λοιμογόνου μικροοργανισμού αλλά όχι έναντι του ξενιστή1,5 – αποτελεί αναπόσπαστο κομμάτι… Read more: Πώς Επιλέγουμε το Κατάλληλο Αντιβιοτικό; Η Θέση της Λοίμωξης στο Επίκεντρο
- Εκχύλισμα Cranberry Για Την Πρόληψη Και Θεραπεία Των Ουρολοιμώξεων: Τελικά, Δουλεύει ή Όχι;από Διαμαντής ΚλημεντίδηςΣτο newsletter της 28ης Οκτωβρίου κάναμε αναφορά σε μια εργασία1 που δημοσιεύθηκε στο επιστημονικό περιοδικό Scientific Reports του Nature το καλοκαίρι, όπου οι ερευνητές προσπάθησαν να κατανοήσουν τον τρόπο με τον οποίο επιδρούν οι προανθοκυανιδίνες ή PACs (οι κύριες δραστικές ουσίες του εκχυλίσματος cranberry) στην ανάπτυξη των μικροοργανισμών,… Read more: Εκχύλισμα Cranberry Για Την Πρόληψη Και Θεραπεία Των Ουρολοιμώξεων: Τελικά, Δουλεύει ή Όχι;
- 6 Μύθοι Για τη Γρίπη Και Το Αντιγριπικό Εμβόλιοαπό Διαμαντής ΚλημεντίδηςΤο σημερινό σημείωμα είναι σύντομο, αλλά η σπουδαιότητά του είναι αντιστρόφως ανάλογη του μεγέθους του. Έχουμε, αισίως, 21 Οκτωβρίου (2016), που σημαίνει ότι ο εμβολιασμός για την εποχική γρίπη (θα έπρεπε να) είναι στο ζενίθ του. Παρότι το αντιγριπικό εμβόλιο… Read more: 6 Μύθοι Για τη Γρίπη Και Το Αντιγριπικό Εμβόλιο
- Το πρόβλημα των απρόβλεπτων αλληλεπιδράσεωναπό Διαμαντής ΚλημεντίδηςΑν και η αξία της κλινικής φαρμακευτικής είναι αδιαμφισβήτητη, είναι γεγονός ότι γίνεται περισσότερο αντιληπτή όταν τίθεται σε συγκεκριμένα πλαίσια. Έτσι, παρότι όλοι οι ασθενείς οφείλουν να έχουν πρόσβαση σε υπηρεσίες φαρμακευτικής φροντίδας, κάποιοι αναμένεται να ωφεληθούν περισσότερο και πιο… Read more: Το πρόβλημα των απρόβλεπτων αλληλεπιδράσεων
- Ανύπαρκτη η θέση του κλινικού φαρμακοποιού στο δημόσιοαπό Διαμαντής ΚλημεντίδηςΠρώτη δημοσίευση: ιατροnet Γράφει: Καραγιαννοπούλου Δέσποινα Επιχειρηματικό Ρεπορτάζ Υγείας Η ακατάλληλη χρήση των φαρμάκων, συνταγογραφούμενων και μη, είναι ένα πρόβλημα που επηρεάζει ολόκληρο τον πλανήτη, υπογραμμίζει στο Ιatronet, o Διαμαντής Κλημεντίδης, κλινικός φαρμακοποιός, υπεύθυνος του νοσοκομειακού φαρμακείου στην Ψυχιατρική Κλινική «Αγία Αικατερίνη» στη Θεσσαλονίκη, τονίζοντας… Read more: Ανύπαρκτη η θέση του κλινικού φαρμακοποιού στο δημόσιο
- [ΒΙΝΤΕΟ] Τι είναι η Κλινική Φαρμακευτική;από Διαμαντής ΚλημεντίδηςΤο https://clinicalpharmacist.gr, η πρώτη οργανωμένη προσπάθεια προβολής της στην χώρα μας, κλείνει αισίως τα 3 του χρόνια. Όμως, συνεχίζει να υπάρχει πολύς κόσμος που ακόμα δεν γνωρίζει τι είναι η Κλινική Φαρμακευτική. Μπορείτε να μας κατηγορήσετε για προκατάληψη μεν, αλλά πιστεύουμε… Read more: [ΒΙΝΤΕΟ] Τι είναι η Κλινική Φαρμακευτική;
- Αντικαθιστώντας την ασενοκουμαρόλη (Sintrom) με βαρφαρίνηαπό Διαμαντής ΚλημεντίδηςΗ τροποποίηση μιας φαρμακευτικής αγωγής, όπου ένα φάρμακο αντικαθίσταται από κάποιο άλλο, είναι μια κίνηση που συμβαίνει αρκετά συχνά στην καθημερινή κλινική πράξη. Υπάρχουν πολλοί λόγοι που επιβάλλουν κάτι τέτοιο, ανάμεσά τους η εμφάνιση ανεπιθύμητων ενεργειών, η “φτωχή” θεραπευτική απόκριση… Read more: Αντικαθιστώντας την ασενοκουμαρόλη (Sintrom) με βαρφαρίνη
- Η «δημοσιογραφία της υγείας» νοσείαπό Διαμαντής ΚλημεντίδηςΤο διήμερο 28-29 Μαΐου βρέθηκα στην Κομοτηνή, προσκεκλημένος του Φαρμακευτικού Συλλόγου Ροδόπης ως ομιλητής στα πλαίσια του πρώτου Φαρμακευτικού Συνεδρίου Ανατολικής Μακεδονίας-Θράκης· η παρουσίασή μου είχε τον τίτλο «Ο Φαρμακοποιός ως ρυθμιστής της αυτοφροντίδας». Μια από τις διαφάνειες που χρησιμοποίησα, λοιπόν, ήταν… Read more: Η «δημοσιογραφία της υγείας» νοσεί
- Τι παθαίνουν τα φάρμακα όταν περάσει η ημερομηνία λήξης τους;από Διαμαντής ΚλημεντίδηςΘα παραβιάσω όλους τους κανόνες συγγραφής σαγηνευτικών άρθρων που κρατούν την αγωνία του αναγνώστη σε υψηλά επίπεδα μέχρι την τελευταία πρόταση, και θα σας δώσω την απάντηση από την τέταρτη, μόλις, σειρά: τίποτα το ιδιαίτερο, τις περισσότερες φορές. Κι έτσι, αφού βγάλαμε… Read more: Τι παθαίνουν τα φάρμακα όταν περάσει η ημερομηνία λήξης τους;
- Φαρμακευτική αντιμετώπιση αναφυλαξίαςαπό Σταυρούλα ΧαρίσηΗ αναφυλαξία είναι μια δυνητικά θανατηφόρα αλλεργική αντίδραση σε κάποιο ερέθισμα, με ταχεία έναρξη.
- Είναι η κλαριθρομυκίνη αιτία εμφράγματος;από Διαμαντής ΚλημεντίδηςΗ κλαριθρομυκίνη είναι “αγαπημένο” αντιβιοτικό στη χώρα μας. Παρότι δεν έχουμε πρόσβαση στα επίσημα στατιστικά των πωλήσεων, η αίσθησή μας είναι ότι ίσως πρόκειται για το πλέον συχνά συνταγογραφούμενο αντιβιοτικό αλλά και αυτό που χορηγείται (κακώς) χωρίς συνταγή ή που παίρνουν οι… Read more: Είναι η κλαριθρομυκίνη αιτία εμφράγματος;
- Γαστροπροστασία über alles?από Διαμαντής ΚλημεντίδηςΠρόσφατα έκανε την εμφάνισή του στις ιστοσελίδες υγείας ένα άρθρο για τους κινδύνους που πηγάζουν από τη χρήση των αναστολέων της αντλίας πρωτονίων και συγκεκριμένα για τη συσχέτιση που ανακαλύφθηκε μεταξύ αυτών των φαρμάκων και της χρόνιας νεφρικής ανεπάρκειας. Οι αναστολείς της αντλίας πρωτονίων (PPIs… Read more: Γαστροπροστασία über alles?
- 7 πράγματα που φάγαμε με το κουτάλι το 2015 και δεν θέλουμε να ξαναδούμε το 2016από Διαμαντής ΚλημεντίδηςΤελευταία ημέρα του χρόνου και, ως είθισται, αποφασίσαμε να κάνουμε μια ανασκόπηση της χρονιάς που πέρασε, αλλά με λίγο διαφορετικό τρόπο. Θα γκρινιάξουμε λίγο, λοιπόν, προς τους φίλους και συνεργάτες ιατρούς, για όλα αυτά που θα θέλαμε να μην ξαναδούμε… Read more: 7 πράγματα που φάγαμε με το κουτάλι το 2015 και δεν θέλουμε να ξαναδούμε το 2016
- Ανεπιθύμητες ενέργειες με επιθυμητά αποτελέσματααπό Διαμαντής ΚλημεντίδηςΟι ανεπιθύμητες ενέργειες των φαρμάκων, δηλαδή οι επιβλαβείς συνέπειες της χρήσης τους ακόμα και στις συνήθεις θεραπευτικές δόσεις, είναι σημαντικό κεφάλαιο της κλινικής φαρμακολογίας. Η λεπτή ισορροπία ανάμεσα στο ρίσκο της ανεπιθύμητης ενέργειας και στο προσδοκώμενο θεραπευτικό όφελος είναι αυτή… Read more: Ανεπιθύμητες ενέργειες με επιθυμητά αποτελέσματα
- Αλληλεπιδρούν τα εμβόλια με τα φάρμακα;από Διαμαντής ΚλημεντίδηςΈχουμε μιλήσει επανειλημμένως για τα εμβόλια σ’ αυτή την ιστοσελίδα. Η αξία των προληπτικών εμβολιασμών είναι αδιαμφισβήτητη και δικαίως χαρακτηρίζονται ως ένα από τα μεγαλύτερα επιτεύγματα στην ιστορία της ανθρωπότητας. Είναι επίσης γεγονός ότι κάθε φορά που μιλάμε για εμβολιασμούς, το πιθανότερο είναι… Read more: Αλληλεπιδρούν τα εμβόλια με τα φάρμακα;
- [Case study] Κλινική φαρμακευτική και εκρηκτικά κοκτέιλαπό Σταυρούλα ΧαρίσηΗ νεφρική λειτουργία είναι ως γνωστόν μια από τις βασικές παραμέτρους που καθορίζουν τη διαχείριση ενός φαρμάκου από τον οργανισμό, γι’ αυτό πολλές φορές η εκτίμησή της προηγείται της έναρξης φαρμακευτικής αγωγής.
- 2 Μύθοι και 3 Απορίες Για τον Τέτανο – [Infographic]από Διαμαντής Κλημεντίδης
- Το ταξίδι στο μυστήριο του πόνου κάνει στάση στον ΙΑΝΟαπό Διαμαντής ΚλημεντίδηςΠραγματοποιήθηκε με επιτυχία η ενημερωτική συνάντηση για το κοινό σχετικά με ζητήματα που αφορούν τον πόνο και την αντιμετώπισή του, στο φιλοξενο χώρο του Καφέ Ιανός, στις εγκαταστάσεις του γνωστού εκδοτικού οίκου. Η ιδέα της ενημέρωσης του κοινού σχετικά με θέματα… Read more: Το ταξίδι στο μυστήριο του πόνου κάνει στάση στον ΙΑΝΟ
- Τα κορεσμένα λίπη αθωώνονται. Οι «οδηγίες» ήταν λάθος!από Διαμαντής ΚλημεντίδηςΤου Δρ. Χρήστου Ντέλλου, ΚαρδιολόγουΔιευθυντή Καρδιολογικού Τμήματος Τζανείου Νοσοκομείου ΠειραιάΠηγή: http://ntellos.gr Μια ακόμα μεγάλη μετα-ανάλυση, που δημοσιεύθηκε πρόσφατα στο British Medical Journal (BMJ), έρχεται να επιβεβαιώσει τα ευρήματα πολλών σοβαρών μελετών των τελευταίων ετών: Η κατανάλωση κορεσμένων λιπών, που περιέχονται σε… Read more: Τα κορεσμένα λίπη αθωώνονται. Οι «οδηγίες» ήταν λάθος!
- Ένταλμα σύλληψης Γερμανού αντιεμβολιαστή: η διαμάχη του ιού της ιλαράςαπό Διαμαντής ΚλημεντίδηςΠηγή: www.spiegel.de, με συμπληρωματικά στοιχεία από παλιότερα ρεπορτάζ των Spiegel και BBC. Σε μία περίεργη διαμάχη γύρω από την ύπαρξη του ιού της ιλαράς, ένα τοπικό δικαστήριο της Μπόντενζέε εξέδωσε ένταλμα σύλληψης εναντίον ενός οπαδού του αντιεμβολιαστικού κινήματος, του βιολόγου Stefan Lank, εξαναγκάζοντάς τον είτε… Read more: Ένταλμα σύλληψης Γερμανού αντιεμβολιαστή: η διαμάχη του ιού της ιλαράς
- Ανοσία του κοπαδιού, ευαισθησία, ειδικότητα και γιατί οι αριθμοί είναι δύσκολη υπόθεσηαπό Διαμαντής ΚλημεντίδηςΘα ήθελα να σας ζητήσω μια χάρη. Πριν διαβάσετε τη συνέχεια του άρθρου παρακάτω, σας παρακαλώ πολύ να απαντήσετε αυθόρμητα στις ερωτήσεις που ακολουθούν, ψηφίζοντας την καλύτερη, κατά τη γνώμη σας, επιλογή: Διαβάζετε στην εφημερίδα ότι το ποσοστό εμβολιαστικής κάλυψης για την… Read more: Ανοσία του κοπαδιού, ευαισθησία, ειδικότητα και γιατί οι αριθμοί είναι δύσκολη υπόθεση
- Ασπιρίνη, εσύ, σούπερ-σταραπό Διαμαντής ΚλημεντίδηςΠριν από ένα χρόνο είχαμε ασχοληθεί με την ασπιρίνη και τα ελπιδοφόρα μηνύματα που εκπέμπονταν από μεγάλη έρευνα, τα οποία έδειχναν ότι μπορεί το φάρμακο αυτό να παίξει ρόλο στην πρόληψη ορισμένων μορφών καρκίνου. Σήμερα, είμαστε στην ευχάριστη θέση να σας παρουσιάσουμε το… Read more: Ασπιρίνη, εσύ, σούπερ-σταρ
- Πώς οι φαρμακοποιοί της Σκωτίας μειώνουν τις εισαγωγές στα νοσοκομεία λόγω ανεπιθύμητων ενεργειών των φαρμάκωναπό Διαμαντής ΚλημεντίδηςΕπανάληψη μήτηρ μαθήσεως. Τι είναι η Κλινική Φαρμακευτική; Είναι η φαρμακευτική πρακτική που έχει σαν στόχο την εξασφάλιση της ασφαλούς, ορθολογικής και αποτελεσματικής χρήσης των φαρμάκων με σκοπό τη βελτίωση των εκβάσεων των ασθενών. Και πώς το επιτυγχάνει αυτό; Με πολλούς τρόπους και πολλά εργαλεία. Ένα… Read more: Πώς οι φαρμακοποιοί της Σκωτίας μειώνουν τις εισαγωγές στα νοσοκομεία λόγω ανεπιθύμητων ενεργειών των φαρμάκων
- [ΒΙΝΤΕΟ] Κλινική Φαρμακευτική στην Ελληνική Πραγματικότητα | Δ. Κλημεντίδης | ΣΦΦΕ 2015από Διαμαντής ΚλημεντίδηςΣτις 20 Μαρτίου του 2015 είχα την τιμή να βρεθώ στο Συνέδριο Φοιτητών Φαρμακευτικής Ελλάδος που διοργανώθηκε στην Πάτρα, αποδεχόμενος με μεγάλη χαρά την σχετική πρόσκληση. Ήταν μια πολύ όμορφη εμπειρία, από τις ομορφότερες που έχω ζήσει ως φαρμακοποιός και δεν θα… Read more: [ΒΙΝΤΕΟ] Κλινική Φαρμακευτική στην Ελληνική Πραγματικότητα | Δ. Κλημεντίδης | ΣΦΦΕ 2015
- Η επιστημονική μέθοδος, για αρχάριουςαπό Διαμαντής ΚλημεντίδηςΠώς γνωρίζουμε αυτά που γνωρίζουμε; Ποια είναι η διεργασία που οδηγεί σε αποκρυσταλλωμένη, συμπαγή γνώση; Ποια είναι τα όρια ανάμεσα στην υποκειμενική άποψη, τους -ευσεβείς ή μη- πόθους και στην αντικειμενική πραγματικότητα; Πολύ συχνά, συζητήσεις γύρω από θέματα της ιατρικής, της… Read more: Η επιστημονική μέθοδος, για αρχάριους
- Μπορεί η κβαντική μηχανική να εξηγήσει την ομοιοπαθητική;από Διαμαντής ΚλημεντίδηςΤης Δρ. Jen Gunter, δημοσιευμένο στις 9/7/2015 στο προσωπικό της blog. Απόδοση στα ελληνικά: Δ. Κλημεντίδης. Οι ομοιοπαθητικοί συχνά επιστρατεύουν την Φυσική προς υπεράσπισή τους. Υποθέτω ότι πραγματικά πιστεύουν πως υπάρχει κάποια σύνδεση αφενός, αφετέρου η χρήση προσδιορισμών όπως “Νευτώνεια” και “κβαντική” προσδίδει έναν… Read more: Μπορεί η κβαντική μηχανική να εξηγήσει την ομοιοπαθητική;
- Ιστορική αναδρομή: Το εμβόλιο του κοκκύτηαπό Χρήστος ΚαλτσάςΠίσω στη δεκαετία του ’30, στην Αμερική, αναφέρονταν κάθε χρόνο πολλές χιλιάδες περιπτώσεις από μια ασθένεια η οποία σήμερα θεωρείται σπάνια και εύκολα προλήψιμη, τον κοκκύτη. Είναι μια υψηλής μεταδοτικότητας αερομεταδιδόμενη ασθένεια, προκαλούμενη από το βακτήριο Βordetella pertussis.
- Επιτήρηση χρήσης αντιμικροβιακών ουσιών και πώς ερμηνεύουμε ένα αντιβιόγραμμααπό Διαμαντής ΚλημεντίδηςΌσοι διαβάζετε τακτικά το blog ή παρακολουθείτε τη σελίδα μας στο Facebook, θα έχετε ίσως αντιληφθεί την ιδιαίτερη ευαισθησία που δείχνω ως προς τα αντιβιοτικά και την ορθή τους χρήση. Αυτή η ευαισθησία εξωτερικεύτηκε μέσα από δύο ομιλίες σε Αθήνα και Θεσσαλονίκη με θέμα τους μύθους γύρω… Read more: Επιτήρηση χρήσης αντιμικροβιακών ουσιών και πώς ερμηνεύουμε ένα αντιβιόγραμμα
- Πρώτες βοήθειες στην επιληπτική κρίσηαπό Σταυρούλα ΧαρίσηΗ επιληπτική κρίση είναι μια κατάσταση που χρήζει άμεσης βοήθειας, ώστε να προστατευθεί το άτομο από τραυματισμούς και να μεταφερθεί έπειτα, αν είναι απαραίτητο, σε νοσοκομείο.
- [Case Study] Το παράδειγμα του «συνταγογραφικού καταρράκτη»από Διαμαντής ΚλημεντίδηςΈχουμε αναφερθεί και παλαιότερα στις ιδιαιτερότητες των ηλικιωμένων ασθενών, κυρίως ως προς τις ανάγκες τους περί φαρμακευτικής φροντίδας. Η πολυφαρμακία είναι ένα συχνό φαινόμενο σε αυτή την κατηγορία ανθρώπων,τόσο εξαιτίας των χρόνιων παθήσεων οι οποίες αθροίζονται με την πάροδο του χρόνου, όσο κι εξαιτίας του φαινομένου που ονομάζεται “prescribing… Read more: [Case Study] Το παράδειγμα του «συνταγογραφικού καταρράκτη»
- 7 μύθοι για τα αντιβιοτικάαπό Διαμαντής ΚλημεντίδηςΗ συμμετοχή του Κλινικού Φαρμακοποιού στην 1η επιστημονική πολυθεματική ημερίδα αφορούσε σε ένα θέμα υψίστης σημασίας, αυτό της ορθής χρήσης των αντιβιοτικών. Δυστυχώς διαφεύγει από την προσοχή της πλειοψηφίας του κοινού, ειδικού και μη, ότι το πρόβλημα των πολυανθεκτικών μικροβίων… Read more: 7 μύθοι για τα αντιβιοτικά
- Η Κλινική Φαρμακευτική στα Τμήματα Επειγόντων Περιστατικώναπό Διαμαντής ΚλημεντίδηςΗ απόκτηση ειδικότητας κατά τα ιατρικά πρότυπα, πλέον της εξειδίκευσης του Κλινικού Φαρμακοποιού, είναι ένα θέμα για το οποίο σκόπευα να γράψω εδώ και αρκετό καιρό. Η αφορμή μου δόθηκε από σημερινή δημοσίευση στο επιστημονικό περιοδικό της Royal Pharmaceutical Society, το εξαιρετικό The… Read more: Η Κλινική Φαρμακευτική στα Τμήματα Επειγόντων Περιστατικών
- Χρειάζομαι δύο δόσεις του αντιγριπικού εμβολίου;από Διαμαντής ΚλημεντίδηςΑυτό το σύντομο σημείωμα αφορά σε μία από τις πιο επίμονες παρανοήσεις του χειμώνα, η οποία συνοψίζεται στην εξής πρόταση: “Το αντιγριπικό εμβόλιο διαρκεί 3-4 μήνες, επομένως χρειάζεται να γίνει επαναληπτική δόση τον Φεβρουάριο, για όσους έκαναν την πρώτη δόση… Read more: Χρειάζομαι δύο δόσεις του αντιγριπικού εμβολίου;
- Το εμβόλιο για τον HPV & η πρόληψη του καρκίνου της μήτρας: Μια συνέντευξη με τον Δρ. Θεόδωρο Αγοραστόαπό Διαμαντής Κλημεντίδης*Του Ρωμανού Σκλαβενίτη-Πιστοφίδη Το εμβόλιο για τον HPV και η πρόληψη του καρκίνου τραχήλου με το τεστ Pap(Παπανικολάου) ή το HPV τεστ ανακύπτουν συχνά στη δημόσια σφαίρα ως αμφιλεγόμενα θέματα και αρκετές φορές συνοδεύονται από αρνητικό απόηχο. Όπως με τις… Read more: Το εμβόλιο για τον HPV & η πρόληψη του καρκίνου της μήτρας: Μια συνέντευξη με τον Δρ. Θεόδωρο Αγοραστό
- Η διαχείριση του πόνου: Πώς επιλέγουμε το κατάλληλο φάρμακο;από Διαμαντής ΚλημεντίδηςΟ σωματικός πόνος και η διαχείρισή του συνιστούν τεράστιο κεφάλαιο και αντικείμενο με έντονο ερευνητικό ενδιαφέρον. Αποτελεί ένα εκ φύσεως περίπλοκο ζήτημα και στην αντιμετώπισή του εμπλέκονται επιστήμονες από πολλά γνωστικά πεδία: γιατροί διαφόρων ειδικοτήτων, φυσιοθεραπευτές, φαρμακοποιοί. Γίνεται αμέσως αντιληπτό ότι, εξαιτίας αυτής… Read more: Η διαχείριση του πόνου: Πώς επιλέγουμε το κατάλληλο φάρμακο;
- Φάρμακα, χρώματα και ασφάλεια ασθενώναπό Σταυρούλα ΧαρίσηΤον Ιανουάριο του 2014, κυκλοφόρησε στη Μεγάλη Βρετανία ένα νέο σκεύασμα για την αγωγή του άσθματος και της χρόνιας αποφρακτικής πνευμονοπάθειας. Το Relvar Ellipta της GlaxoSmithKline πήρε έγκριση κυκλοφορίας από την Ευρωπαϊκή Επιτροπή το Νοέμβριο του 2013 και περιέχει σταθερό συνδυασμό… Read more: Φάρμακα, χρώματα και ασφάλεια ασθενών
- Καν’ Το Όπως οι Άγγλοι: Πώς να προβάλλετε τον ρόλο σας, μαθήματα για φαρμακοποιούςαπό Διαμαντής ΚλημεντίδηςΗ Royal Pharmaceutical Society είναι το επαγγελματικό σωματείο των φαρμακοποιών της Αγγλίας. Εκπροσωπεί όλους τους επιστήμονες φαρμακοποιούς, ανεξάρτητα από το αν είναι ιδιοκτήτες φαρμακείων ή υπάλληλοι, αν εργάζονται στη φαρμακοβιομηχανία, στην εκπαίδευση ή στο Νοσοκομείο. Ακριβώς το αντίθετο δηλαδή απ’ ό,τι συμβαίνει στη χώρα μας,… Read more: Καν’ Το Όπως οι Άγγλοι: Πώς να προβάλλετε τον ρόλο σας, μαθήματα για φαρμακοποιούς
- «Εργασία σε κέντρο ψυχικής υγείας», διάλεξη στο ΑΠΘ.από Διαμαντής ΚλημεντίδηςΣτις 8 Δεκεμβρίου 2014, με τη δεύτερη και τελευταία διάλεξη ενώπιον των τελειόφοιτων φαρμακοποιών του ΑΠΘ, ολοκληρώθηκε η συνεισφορά μου στην εκπαίδευση των νέων συναδέλφων μέσω της ΕΕΦΠ. Το θέμα αυτή τη φορά ήταν περισσότερο πρακτικό και αφορούσε στις λεπτομέρειες και στις ιδιαιτερότητες… Read more: «Εργασία σε κέντρο ψυχικής υγείας», διάλεξη στο ΑΠΘ.
- «Τεκμηριωμένη Φαρμακευτική», διάλεξη στο ΑΠΘ.από Διαμαντής ΚλημεντίδηςΤη Δευτέρα, 1η Δεκεμβρίου του 2014, εκπροσωπώντας την Ελληνική Εταιρεία Φαρμακευτικής Πρακτικής , στα πλαίσια του μαθήματος της Πρακτικής Άσκησης, είχα τη χαρά να μιλήσω στους τελειόφοιτους της Φαρμακευτικής του ΑΠΘ για ένα από τα αγαπημένα μου θέματα: Την Τεκμηριωμένη Κλινική Πρακτική (Evidence-based Clinical Practice) γενικά, και… Read more: «Τεκμηριωμένη Φαρμακευτική», διάλεξη στο ΑΠΘ.
- Ερευνητικές θέσεις: Lawrence O Gostinαπό Διαμαντής ΚλημεντίδηςΑναδημοσίευση από blog.ehealthgr Ο Lawrence O Gostin ειδικεύεται στην παγκόσμια υγεία. Όντας καθηγητής νομικής και δημόσιας υγείας στο πανεπιστήμιο του Georgetown και του Johns Hopkins, έχει ενεργή συμμετοχή σε διάφορες πολιτικές και διαβουλεύσεις στον Παγκόσμιο Οργανισμό Υγείας. Αποτελεί τον πρώτο virtual ομιλητή σε… Read more: Ερευνητικές θέσεις: Lawrence O Gostin
- Αντιεμβολιαστικό κίνημα: Όταν η επανάσταση χωρίς αιτία γίνεται επικίνδυνη μόδααπό Διαμαντής ΚλημεντίδηςΞεκίνησα να γράφω αυτό το άρθρο πριν από αρκετό καιρό. Εκ πρώτης όψεως, η έκτασή του μάλλον δικαιολογεί το χρονικό διάστημα που μεσολάβησε μέχρι την ολοκλήρωσή του, όμως ο πραγματικός λόγος της καθυστέρησης δεν είναι άλλος από το ρυθμό με τον οποίο βγαίνουν στην… Read more: Αντιεμβολιαστικό κίνημα: Όταν η επανάσταση χωρίς αιτία γίνεται επικίνδυνη μόδα
- Ελεύθερη πρόσβαση στη λίστα των πιθανολογούμενων ανεπιθύμητων ενεργειών των φαρμάκων από τον ΕΜΑαπό Διαμαντής ΚλημεντίδηςΣε μία πολύ σημαντική κίνηση, ο Ευρωπαϊκός Οργανισμός Φαρμάκων (European Medicines Agency, EMA) ανακοίνωσε πριν από λίγες ημέρες ότι απελευθερώνει την πρόσβαση όλων των πολιτών στη λίστα των πιθανολογούμενων ανεπιθύμητων ενεργειών των φαρμάκων που έχουν άδεια κυκλοφορίας στην Ευρωπαϊκή Ένωση, είτε έχουν εγκριθεί κεντρικά… Read more: Ελεύθερη πρόσβαση στη λίστα των πιθανολογούμενων ανεπιθύμητων ενεργειών των φαρμάκων από τον ΕΜΑ
- World Pharmacists Day 2014. Or not.από Διαμαντής ΚλημεντίδηςΠριν από 29 ημέρες ακριβώς, συνειδητοποιώντας ότι πλησιάζει η 25η Σεπτεμβρίου, γνωστή στους φαρμακευτικούς κύκλους και ως η «Παγκόσμια Ημέρα των Φαρμακοποιών», ξεκινήσαμε με τη Σταυρούλα μία συζήτηση για το ενδεχόμενο δημιουργίας μιας πρωτότυπης εκδήλωσης στον Κλινικό Φαρμακοποιό, που να ασχολείται με το θέμα που έχει… Read more: World Pharmacists Day 2014. Or not.
- Η Ελληνική Εταιρεία Φαρμακευτικής Πρακτικής γράφει στον κ. Juncker (κι εκείνος απαντά)από Σταυρούλα ΧαρίσηΣτις 10 Σεπτεμβρίου, ο εκλεγμένος Πρόεδρος της Ευρωπαϊκής Επιτροπής, Jean-Claude Juncker, παρουσίασε τη νέα σύνθεση του θεσμικού οργάνου, η οποία αναμένεται να επικυρωθεί στις 22 Οκτωβρίου¹ από το Ευρωπαϊκό Κοινοβούλιο.
- Περιπτωσιολογία εναντίον έρευνας: Tο παράδειγμα του καρκίνουαπό Διαμαντής ΚλημεντίδηςΣτην αφετηρία οποιασδήποτε ερευνητικής διαδικασίας βρίσκεται ο σχηματισμός μιας υπόθεσης, ενός ερευνητικού ερωτήματος δηλαδή. Αυτό το ερώτημα μπορεί να προκύψει με διάφορους τρόπους· από την απλή παρατήρηση ενός φαινομένου μέχρι τη διατύπωση μιας υπόθεσης η οποία βασίζεται στη θεωρία, ήτοι στο τι γνωρίζουμε… Read more: Περιπτωσιολογία εναντίον έρευνας: Tο παράδειγμα του καρκίνου
- Αποθήκευση και διακίνηση φαρμακευτικών σκευασμάτωναπό Σταυρούλα ΧαρίσηΘερμοκρασία και υγρασία είναι δυο πολύ σημαντικοί παράγοντες που πρέπει να λαμβάνονται υπ’ όψιν κατά την αποθήκευση των φαρμακευτικών ιδιοσκευασμάτων και να διατηρούνται εντός προκαθορισμένων ορίων για να εξασφαλίζεται η σταθερότητα της σύστασης και η καταλληλότητα προς χρήση.
- Αντιρετροϊκή αγωγή: Πότε να αρχίσω;από Διαμαντής Κλημεντίδης*Του Ρωμανού Σκλαβενίτη-Πιστοφίδη Επικαιροποιήθηκε στις 7 Σεπτεμβρίου 2016. Εισαγωγή To 2016, o αριθμός των HIV+ ατόμων υπό cART (συνδυασμένη αντιρετροϊκή αγωγή) έφτασε τα 17 εκατομμύρια [1]· 2 εκατομμύρια πάνω από τον αρχικό στόχο, που ήθελε 15 εκατομμύρια HIV+ ατόμων υπό… Read more: Αντιρετροϊκή αγωγή: Πότε να αρχίσω;
- Aspirin Reloadedαπό Διαμαντής ΚλημεντίδηςΓια φάρμακο που πρωτοπαρασκευάστηκε πριν από 117 χρόνια και βρίσκεται εκτός πατέντας από το 1930, η ασπιρίνη συνεχίζει να λαμβάνει αξιοθαύμαστο μερίδιο δημοσιότητας στις μέρες μας. Αναφερόμαστε βεβαίως στην μακροχρόνια λήψη χαμηλής δόσης ασπιρίνης για προληπτικούς λόγους και όχι στην εφάπαξ ή βραχυχρόνια χρήση της ως αναλγητικού, αντιφλεγμονώδους… Read more: Aspirin Reloaded
- Ανασκόπηση της ασφάλειας της δαβιγατράνης (Pradaxa) από τον FDAαπό Διαμαντής ΚλημεντίδηςΣύμφωνα με πρόσφατη δημοσίευση στην ιατρική επιθεώρηση JAMA1, ο αρμόδιος οργανισμός για την ασφάλεια των φαρμάκων στις Η.Π.Α., FDA, ανακοίνωσε τα αποτελέσματα μιας μεγάλης προοπτικής μελέτης παρατήρησης περισσότερων των 134.000 δικαιούχων του ομοσπονδιακού προγράμματος ασφάλισης Medicare, που συνέκρινε τα ποσοστά εμφάνισης αρνητικών καταληκτικών… Read more: Ανασκόπηση της ασφάλειας της δαβιγατράνης (Pradaxa) από τον FDA
- Προγράμματα εξειδίκευσης στην Κλινική Φαρμακευτική/ Φαρμακοθεραπείααπό Σταυρούλα ΧαρίσηΗ έννοια της Φαρμακευτικής Φροντίδας αναφέρεται συχνά στις αναρτήσεις μας και έχει επεξηγηθεί αναλυτικά σε προηγούμενα άρθρα (εδώ και εδώ). Είναι η νοοτροπία πάνω στην οποία αναπτύσσεται όλη η δραστηριότητα του κλινικού φαρμακοποιού και αποτελεί τον ακρογωνιαίο λίθο αυτής της ειδικότητας. Το… Read more: Προγράμματα εξειδίκευσης στην Κλινική Φαρμακευτική/ Φαρμακοθεραπεία
- Το μέλλον της Νοσοκομειακής Φαρμακευτικής στην Ευρώπηαπό Διαμαντής ΚλημεντίδηςΤο διήμερο 14-15 Μαΐου 2014, πραγματοποιήθηκε στις Βρυξέλλες η Διεθνής Συνδιάσκεψη για τη Νοσοκομειακή Φαρμακευτική, υπό την αιγίδα της Ευρωπαϊκής Ομοσπονδίας Νοσοκομειακών Φαρμακοποιών (European Association of Hospital Pharmacists, EAHP), με τη συμμετοχή εθνικών αντιπροσωπειών νοσοκομειακών φαρμακοποιών από 34 χώρες καθώς επίσης και οργανώσεων γιατρών, νοσηλευτών και… Read more: Το μέλλον της Νοσοκομειακής Φαρμακευτικής στην Ευρώπη
- Η καμπάνια All Trials για την δημοσίευση όλων των αποτελεσμάτων των κλινικών δοκιμών (και όχι μόνο των «ευνοϊκών»)από Διαμαντής ΚλημεντίδηςΉρθε η στιγμή να αρχίσουν να δημοσιεύονται όλα τα αποτελέσματα από τις κλινικές μελέτες. Από την δημοσίευση όλων των αποτελεσμάτων των κλινικών μελετών θα επωφεληθούν οι ασθενείς, οι ερευνητές, οι φαρμακοποιοί, οι γιατροί και οι ρυθμιστικές αρχές σε όλο τον… Read more: Η καμπάνια All Trials για την δημοσίευση όλων των αποτελεσμάτων των κλινικών δοκιμών (και όχι μόνο των «ευνοϊκών»)
- Σιδηροπενική αναιμία και σιδηροθεραπείααπό Διαμαντής ΚλημεντίδηςΑναιμία είναι η κατάσταση στην οποία ο αριθμός των ερυθρών αιμοσφαιρίων και κατά συνέπεια, η ικανότητά τους να μεταφέρουν οξυγόνο, δεν επαρκούν για να καλύψουν τις φυσιολογικές ανάγκες του οργανισμού. Οι ανάγκες σε οξυγόνο εξαρτώνται από μια σειρά παραγόντων όπως είναι το φύλο,… Read more: Σιδηροπενική αναιμία και σιδηροθεραπεία
- [Κριτική βιβλίου] Επιστήμη και Μύθοι για τη Διατροφή και την Άσκησηαπό Διαμαντής ΚλημεντίδηςΘα μπορούσε να πει κάποιος ότι, στις μέρες μας, η ποιότητα της διαθέσιμης πληροφορίας για ένα ευρύ φάσμα θεμάτων είναι αντιστρόφως ανάλογη του τετραγώνου της ποσότητας. Φυσικά, όποιος πει κάτι τέτοιο κινδυνεύει να κατηγορηθεί ως “nerd”, “geek”, «φυτό», «σπασικλάκι» και άλλα παρόμοια και… Read more: [Κριτική βιβλίου] Επιστήμη και Μύθοι για τη Διατροφή και την Άσκηση
- Case Studies (4)
- Guest Posts (5)
- Leadership & Organization (3)
- Γενική Θεματολογία (74)
- Εμβολιασμοί (30)
- Φαρμακευτική Φροντίδα (45)
AIDS covid-19 FIP generics HIV HPV iGEM MMR NHS NRT World Pharmacists Day ΠΦΥ άσθμα άσκηση αδρεναλίνη αναδημοσίευση αναιμία αναφυλαξία ανεπιθύμητες ενέργειες αντιβιοτικά αντιεμβολιαστές αντιισταμινικά αντιπηκτικά αντιρετροϊκά φάρμακα αποθήκευση φαρμάκων αρτηριακή υπέρταση ασπιρίνη ασφάλεια ασθενούς αυτισμός βιοδιαθεσιμότητα βιοϊσοδυναμία γήρανση γενόσημα γρίπη δεοντολογία δημόσια υγεία διακοπή καπνίσματος διατροφή διαχείριση φαρμακοθεραπείας εγκυμοσύνη εκπαίδευση εμβολιοφοβία εμβόλια επιληψία επιστημονική μέθοδος ηγεσία ηλεκτρονικός φάκελος ηλικιωμένοι ιλαρά κάναβη κάπνισμα καρκίνος κλινική φαρμακευτική κλινικός φαρμακοποιός κοκκύτης κορτικοστεροειδή κριτική βιβλίου λοιμώξεις αναπνευστικού μικροβιακή αντοχή νικοτίνη νοσοκομειακή φαρμακευτική ογκολογία ομοιοπαθητική οξεία νεφρική ανεπάρκεια ορθολογισμός ο ρόλος του φαρμακοποιού οστεοπόρωση παιδικά φάρμακα πολιτική υγείας πολυφαρμακία πονόλαιμος πρωτοβάθμια φροντίδα υγείας πρώτες βοήθειες πόνος σακχαρώδης διαβήτης σπιτικό φαρμακείο στατιστική στρατηγική συμπληρώματα διατροφής συνέδριο φοιτητών φαρμακευτικής τέτανος το μέλλον της φαρμακευτικής υπηρεσίες φαρμακευτικές αλληλεπιδράσεις φαρμακευτική υπηρεσία φαρμακευτική φροντίδα φαρμακοεπαγρύπνηση φύλαξη φαρμάκων χοληστερίνη ψευδοεπιστήμη ψυχρή αλυσίδα